Die bekannte WDR Journalistin Wera Reusch interviewte Dr. Ruth Mischnick
Grauzonen der Altenpflege – Perspektiven einer Angehörigen
Der Vater von Dr. Ruth Mischnick benötigt seit 2014 Hilfe von anderen.
Im Nachgang zu einer Operation, bei der sein Magen entfernt wurde, traten Komplikationen auf.
Nach viereinhalb Monaten auf der Intensivstation eines Bonner Krankenhauses kam er für sechs Wochen in eine Reha-Einrichtung in Bad Godesberg.
Seit Anfang 2015 lebte der 81-Jährige in einer Intensiv-Betreuungseinrichtung in Bonn. Zu seinem Krankheitsbild gehört, dass er sich nicht mehr verbal äußern kann.
Wera Reusch: Wie hat sich Ihr Leben durch die Krankheit Ihres Vaters verändert?
Ich begleite meinen Vater seit zwei Jahren, seit dem Tag seiner Operation und besonders seit er sich nicht mehr verbal äußern kann.
Ein Jahr lang habe ich ihn sechs Stunden täglich besucht, vier Stunden am Vormittag und zwei Stunden am Abend.
Ich konnte mein Leben um diese Bedürftigkeit herumbauen, weil ich freiberuflich tätig bin. Wenn ich gut gelaunt bin, spreche ich von meinem speziellen „Sabbatical“, weil ich tatsächlich auch Abstand vom Berufsleben gewonnen habe.
Denn abgesehen von den Besuchen ist man auch in der übrigen Zeit mit Dingen beschäftigt, die damit zu tun haben, dass sich eine geliebte Person in einer Notsituation befindet.
Trotz allem war eine gewisse Berufstätigkeit möglich.
Aber die geistige und vor allem die emotionale Auseinandersetzung mit der Situation hat bis heute nicht aufgehört.
Wera Reusch: Wie kam es zu diesem starken Engagement als Angehörige?
Ich habe diese Entscheidung intuitiv getroffen, es entspricht meiner Ethik.
Für mich war ausschlaggebend, dass mein Vater seine Wünsche nicht mehr sprechen konnte.
Da ich meinen Vater aber über das Mimische, über ganz kleine Gesten dekodieren konnte, wusste ich sehr genau, was für ihn wesentlich war und was nicht.
Es war notwendig, dass sein Wille berücksichtigt wurde, denn er hatte einen sehr definierten und feinen, und er hat ihn auch heute noch.
Für mich war wichtig, dass er seine Würde behalten konnte.
Wera Reusch: War Ihnen von Anfang an klar, was das für Ihr Leben bedeutet?
Nein, ich wusste nicht, was auf mich zukommt.
Ich hatte keine Vorstellung davon, wie lange es dauert und was es bedeutet.
Ganz am Anfang habe ich ihn in seinem Kampf gegen den Tod unterstützt, denn mein Vater wollte nicht sterben.
Dann bin ich davon ausgegangen, dass ich eine Brücke bilde und sich der Zustand meines Vaters verbessern würde.
Er musste und muss viele traumatische Erfahrungen hinter sich bringen, die ich abfedern wollte.
Nach ein paar Monaten war klar, dass es nur darum gehen kann, ihm ein Stück weit Lebensqualität zu ermöglichen.
Wera Reusch: Als Selbstständige ist diese Form der Betreuung einerseits möglich, andererseits kann es auch den Bankrott bedeuten…
Ich kann mein Berufsleben um die Bedürfnisse meines Vaters herum bauen und meine beruflichen Termine so legen, dass ich mir die nötige Flexibilität erhalte.
Das kann jemand in einem normalen Angestelltenverhältnis nicht.
Natürlich greift man, wenn es länger dauert, auf finanzielle Reserven zurück, aber für mich hat es nicht den Bankrott bedeutet, weil es auch in den anstrengendsten Phasen Zeiten gab, in denen ich arbeiten konnte.
Wera Reusch: Es gibt ja auch Fälle, in denen Angehörige arbeiten müssen, um die Kosten der Einrichtung zu bezahlen…
Das Krankheitsbild meines Vaters ist auch ökonomisch eine Sondersituation.
Mein Vater hatte noch im Krankenhaus einen Herzstillstand, der nach Ärztemeinung zu einem Gehirnschaden geführt hat.
Und im Nachgang dazu wurde ein Luftröhrenschnitt vorgenommen.
Das bedeutet, dass die Kosten anteilig von der Krankenkasse und der Pflegeversicherung getragen werden.
Das schreckliche Krankheitsbild führt in diesem Fall dazu, dass für den Kranken und die Angehörigen keine übermäßigen Kosten anfallen.
Wera Reusch: Inwieweit haben sich Ihre sozialen Beziehungen verändert?
Sie haben sich intensiviert. Ich trage das Thema aber auch nicht unbedingt an alle heran.
Ich habe keine Beziehungen verloren, vielleicht sehe ich meine Freunde nicht ganz so häufig wie früher.
Weil ich beruflich viel im Ausland war, ist mein Freundeskreis sowieso daran gewöhnt, dass ich nicht immer zur Verfügung stehe.
Im Moment sind die Abendstunden für meinen Vater reserviert, aber mir bleibt tagsüber und an den Wochenenden immer noch Zeit, um Beziehungen zu pflegen, und das ist auch extrem wichtig.
Ich könnte das Geschehen nicht durchstehen ohne den Ausgleich, der mir von anderen Menschen herangetragen wird.
Wera Reusch: Welche Rolle und welche Aufgaben haben Sie in der Einrichtung?
Zunächst war ich eine Art Transporteur für meinen Vater, was die Kommunikation anbelangt.
Zu Beginn konnte er nur über die Gesichtsmuskulatur oder die Finger bestimmte Signale geben.
Ich habe wahrgenommen, dass seine mimischen Ausdrücke expressiver waren als früher, aber immer noch dasselbe bedeuteten.
Viele haben seine Kommunikationsart als Spastik abgetan und versucht, mir einzureden, dass mein Vater gar nicht mehr mit seiner Außenwelt kommunizieren kann.
Inzwischen hat sich meine Aufgabe weiterentwickelt, und ich leiste auch pflegende Hilfsdienste, soweit ich das als Angehöriger darf.
Ich mache Übungen mit ihm, die aus meinem beruflichen Kontext kommen, wie Feldenkrais, und ich sorge für eine sogenannte Reizanflutung.
Wera Reusch: Was heißt das konkret?
Da mein Vater den wesentlichen Teil des Tages im Bett verbringen muss, ist es wichtig, seine Sinne zu schärfen.
Es geht um das Hören, das Spüren, das Sehen.
Ich spiele ihm zum Beispiel Hörbücher mit den Stimmen seiner Lieblingsschauspieler oder Musikstücke, die er gern mag.
Ich lese ihm Gedichte vor, die er liebt, etwa Schillers Glocke, und projiziere Landschaftsaufnahmen an die Decke.
Im Sommer lasse ich einen kleinen Eiswürfel über seine Haut rollen. Ich massiere ihn sanft und koche ihm jeden Abend Tee, an dem ich ihn riechen lasse.
Das ist teilweise eine Erleichterung für das Pflegepersonal, auf der anderen Seite werde ich auch als lästiger Seismograph begriffen, denn mir fallen natürlich Dinge auf, die man verbessern könnte und diese spreche ich an.
So zum Beispiel, wenn der Fernseher wahnsinnig laut dröhnt, obwohl mein Vater kein Problem mit den Ohren hat.
Ganz im Gegenteil: Da er nicht mehr sprechen kann, hat sich dieser Sinn intensiviert.
Meine Rückmeldungen und selbstständig vorgenommenen Korrekturen werden teilweise positiv, teilweise negativ wahrgenommen und dann auch bekämpft.
Wera Reusch: Gibt es zwischen Pflegepersonal und Angehörigen einen Austausch darüber, was für den Patienten gut ist?
Nein, und das ist ein so großes Manko, das ich für höchst relevant halte.
Jeder hat einen eigenen Pflegeansatz und persönlichen Zugang zu meinem Vater, das wird jedoch nicht zusammengeführt – weder im Verhältnis zu den Angehörigen noch im Verhältnis des Personals untereinander.
Wer macht hier was? Wer hat welchen Ansatz? Spricht man mit ihm? Wie bewegt man ihn? Wie setzt man ihn hin? Was ist einem aufgefallen?
All das wird weder kommuniziert noch dokumentiert.
Es gibt einzelne Personen, die das tun, aber auch da ist immer ein Hinweis meinerseits nötig, dass das in die geführte Dokumentation kommt.
Viele Pfleger sind sehr wohlwollend, aber selbst verschiedene gute Ansätze widersprechen sich.
Es gibt kein einheitliches Pflege-, Verhaltens- und Kommunikationsrepertoire in diesem Haus.
Wera Reusch: Wie ließe sich das ändern?
Supervision für das Pflegepersonal wäre essenziell, aber auch eine regelmäßige Rückkoppelung zu den Angehörigen.
Sie findet immer nur dann statt, wenn es ein Problem gibt, und dann fühlt sich jemand auf den Schlips getreten und bemüßigt, sich zu rechtfertigen.
Zudem herrscht ein Klima von „alles muss juristisch einwandfrei sein“.
Das schürt Ängste, denn die Pflegenden bewegen sich hier in einer Grauzone. Es ist alles geregelt, was man nicht tun darf, aber es ist nicht geregelt, was man tun darf.
Und das ist fatal, denn das heißt, Pflegende tun tendenziell weniger, weil eine Angst vorherrscht, sie könnten einen Fehler machen und dafür zur Rechenschaft gezogen werden.
Wera Reusch: Wie sieht das konkret aus?
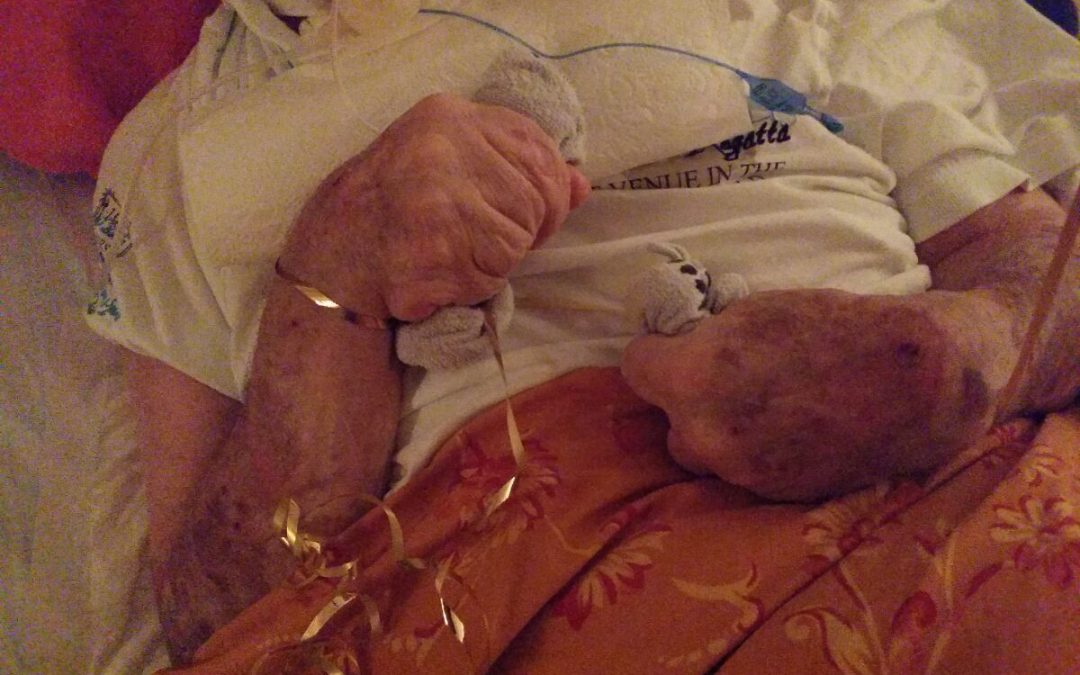
Mein Vater hat zum Beispiel eine Sonde, die über die Nase in seinen Darmtrakt geht.
Er zieht die Sonde mitunter reflexartig heraus. Auch Neugeborene tun dies – das ist oft nichts, was willentlich geschieht, sondern ein Reflex auf etwas höchst Unangenehmes.
Es ist aber überhaupt nicht geregelt, inwieweit mein Vater davon abgehalten werden könnte, diese Sonde zu ziehen.
Und das geht so weit, dass er dort 24 Stunden täglich in Fäustlingen liegt, die seine Bewegungsmöglichkeit, die ja bereits äußerst eingeschränkt ist, nochmals beschneiden.
Es ist nicht geregelt, ob man das rechtlich darf, denn es geht in Richtung Freiheitsberaubung, aber das Pflegepersonal tut es.
Das ist ein absoluter Graubereich.
Inzwischen sind aber seine Finger wegen der Handschuhe total verkrüppelt, die Maßnahme wird dennoch fortgesetzt.
Wera Reusch: Wäre es nicht sinnvoll, dass alle, die täglich damit beschäftigt sind, sich treffen, das Problem der Sonde besprechen und ein gemeinsames Vorgehen festlegen?
Genau das wäre auch mein Vorschlag.
Es ist wichtig, dass eine Rückkoppelung stattfindet, dass man offen diskutiert und dass auch Fehler, die auf der einen oder anderen Seite begangen werden, angesprochen werden.
Nicht als Vorwurf, sondern um daraus zu lernen und um Maßnahmen ergreifen zu können, die allen guttun – nicht nur dem Patienten, sondern auch denjenigen, die pflegen.
Das findet jedoch nicht statt.
Wera Reusch: Wie ließe sich das einführen?
Das könnte nur die Institution von sich aus ausüben. Ich als Angehörige habe das sogar vorschlagen, aber da kommt keine Resonanz.
Ich bin, was die Kommunikation mit einzelnen Pflegenden betrifft, immer auf deren guten Willen angewiesen.
Davon hängt ab, ob sie mir überhaupt bestimmte Fragen beantworten. Eine gemeinsame Diskussion, ein Hinschauen, ein Wahrnehmen von Veränderungen wäre das, was ich mir wünschen würde.
Was Angehörige brauchen ist Transparenz.
Auch wenn die schmerzlich sein kann, ermöglicht sie, dass der Kranke ein Dasein in Würde führen kann.
Das würde mir als Angehörige ermöglichen, richtige Entscheidungen zu treffen.
Wera Reusch: Vor allem bei so langfristigen, jahrelangen Aufenthalten ist das doch naheliegend. Warum geschieht das nicht?
Das steht und fällt mit der Geschäftsleitung, bzw. der Pflegedienstleitung.
Wenn ich zum Beispiel die Pflegedienstleitung um einen Termin bitte, versandet das in der Regel.
Ich habe manchmal sehr wesentliche Fragen, erhalte aber keine Antwort.
Und es wird noch nicht einmal ein Grund genannt, warum kein Gespräch stattfindet, sondern es schleicht sich einfach in irgendeiner Form wieder aus.
Manchmal verliert man die Energie, noch mal nachzuhaken, und sucht einen anderen Weg zur Lösung.
Auch von der Geschäftsleitung erhalte ich keinerlei Auskunft zu wesentlichen Themen und keine Antwort auf Terminanfragen.
Im Falle dieser Einrichtung hakt es ja schon daran, dass die Dinge gar nicht dokumentiert sind.
Wera Reusch: Aber die Einrichtungen beschweren sich doch immer darüber, dass sie angeblich so viel dokumentieren müssen…
Wenn dokumentiert wird, dann gegenüber anderen Institutionen, sprich der Krankenkasse.
In der Dokumentation steht nicht, ob mein Vater Fortschritte gemacht hat, sondern nur, ob er beim Umlagern auch von Sekret befreit wurde.
Aber nicht, ob er aktiv war, ob er passiv war, ob er den Versuch gemacht hat, zu kommunizieren, oder ob er andere Einschränkungen hatte.
Dokumentationen beziehen sich auf Rechtfertigungen hinsichtlich anderer Institutionen.
Wera Reusch: Es wird immer wieder bemängelt, dass der Medizinische Dienst der Krankenversicherung zu gute Noten vergibt und Missstände in der Pflege weit verbreitet sind. Wie sind Ihre Erfahrungen?
Aufgrund der Erfahrung mit meinem Vater kann ich einen Unterschied feststellen zwischen der Reha-Einrichtung, in der er nach der Operation sechs Wochen verbrachte, und der Pflegeeinrichtung, in der er jetzt lebt.
Für die Reha-Einrichtung kann man eindeutig feststellen, dass allein durch den Personalschlüssel gar keine Pflege möglich ist, die sich konkret mit Einzelpersonen befasst.
Selbst die Grundversorgung ist gefährdet.
Es geht nur darum, die Patienten am Leben zu halten.
Mitunter gibt es nicht einmal Warnknöpfe, die die Patienten betätigen können.
Das macht die Pflege natürlich leicht und für Angehörige schwer erträglich.
Der Missstand bestand in dieser Reha-Einrichtung schon darin, dass dort für 25 Patienten zwei Pflegekräfte zur Verfügung standen.
Wera Reusch: Wie beurteilen Sie die Einrichtung, in der Ihr Vater jetzt lebt?
Da scheint der Pflegeschlüssel zu stimmen.
Rein rechnerisch steht meinem Vater gemeinsam mit einem anderen Mitbewohner eine Pflegekraft zu. Jedenfalls tagsüber.
Nachts ist es eine Pflegekraft für vier oder fünf Bewohner.
Faktisch nimmt die Einrichtung mitunter aber mehr Bewohner auf, und dann verschiebt sich der Personalschlüssel.
Dass mein Vater seine Grundpflege grundsätzlich nicht erhält, kann ich nicht feststellen.
Aber das bezieht sich eben nur darauf, ob er gut gelagert ist und ob er gewaschen wird – das wird er.
Aber inwiefern sich das Personal darüber hinaus mit meinem Vater beschäftigt und ihn in seiner Würde ernst nimmt, kann ich nicht sagen. Ich bin ja tagsüber nicht immer anwesend.
Wenn eine Pflegekraft, die für meinen Vater zuständig ist, mir nach drei Monaten sagt, sie habe jetzt festgestellt, er könnte ja doch tatsächlich die Arme selbständig bewegen, habe ich starke Zweifel.
Und wenn man davon ausgeht, dass es für einen Menschen wesentlich ist, unter welchen Bedingungen er welche Medikamente bekommt, dann sieht es auch anders aus.
Wera Reusch: Können Sie dafür ein Beispiel nennen?
Ich habe zum Beispiel ein gutes Jahr darum gekämpft, dass anerkannt wurde, dass mein Vater noch Dinge wahrnimmt.
Als das endlich zur Kenntnis genommen wurde, hat sich plötzlich auch die Kommunikation zwischen ihm und vielen Pflegekräften intensiviert.
In der ärztlichen und pflegerischen Prognose war nicht vorgesehen, dass sich nach einem Herzstillstand noch irgendetwas tut, was wir Entwicklung nennen.
Und dennoch wurde mein Vater seit Januar dieses Jahres aktiver, im Rahmen sehr kleiner Schritte.
Persönlichkeitsanteile kamen zurück und sein Bewegungsvermögen, das im Grunde auf die Unterarme beschränkt ist.
Das führte dazu, dass sich das Personal bei der Pflege gestört fühlte, denn mein Vater hat Grenzen gesetzt.
Die Hausleitung teilte daraufhin der behandelnden Neurologin mit: „Er boxt“.
Und die Ärztin hat ein Neuroleptikum verschrieben, das bewirkt hat, dass die Bewegungsmöglichkeiten meines Vaters faktisch auf null zurückgingen – er war innerlich gefesselt.
Das hat die Pflege erleichtert, aber alle Fortschritte und Entwicklungsschritte, die mein Vater vollzogen hat, zunichte gemacht.
Den Kopf drehen, Winken können, rechts und links unterscheiden – all das war von einem Tag auf den anderen nicht mehr möglich.
Das Medikament hat außerdem bewirkt, dass er sich mehrfach täglich übergeben musste, und dadurch zusätzlich geschwächt wurde.
Mein Vater hat in den letzten zwei Jahren dreißig Kilo Gewicht verloren. Die Schwächung über das sich Übergeben müssen hat wiederum dazu geführt, dass er nicht mehr so häufig aus dem Bett geholt und im Rollstuhl mobilisiert wurde.
Es gibt also einen Teufelskreis zwischen pflegerischen Interventionen – jemanden medikamentös so einzustellen, dass er sich nicht mehr wehrt –, und der Lebenserwartung eines Menschen.
Und dass eine Ärztin, die meinen Vater alle drei Monate sieht und nicht mit ihm direkt kommunizieren kann, ein Medikament verschreibt, das ihn körperlich und geistig faktisch stilllegt, ist im Bereich von Freiheitsberaubung anzusiedeln.
Ein Neuroleptikum verändert zudem die Gehirnstruktur eines Menschen.
Die Fortsetzung des Interviews wird im nächsten Beitrag erfolgen …
Last Updated on Februar 2, 2022 by Dr. Ruth Mischnick

Liebe Ruth Mischnik,
Das Interview mit Ihnen über Ihren Vater hat mich sehr berührt. Meine Mutter verstarb am 5.09 diesen Jahres. Sie lebte die letzten 4 Jahre in einem Altenpflegeheim, dement in fortgeschrittenerem Stadium, in Hanau nicht weit von meinem Haus und meiner Feldenkraispraxis . Teils war die Kommunikation mit den Pflegekräften ganz gut.(Stadtteilzentrum an der Kinzig – eine Station mit 12 Bewohnern in kleinen Einzelzimmern- Küche und ein Aufenthaltsraum). Es gab auch teils gutes Kommunizieren, teils Ansätze von Kommunizieren zwischen Ehrenamtlichen, Dementenbetreuern und der Pflege und mir als agierender Arzt und Sohn und Bewegter/Bewegender (Zwischengeschaltet alle paar Wochen die Nachfolgerin meiner ehemaligen Kassenarztrztpraxis). Insgesamt, da die meisten Betreuenden trotz starker Arbeitsüberlastung motiviert waren, ein eher positives Beispiel – und doch teilweise haarsträubend, insbesondere wegen häufigem Personalwechsel usw usw..
Ein Ereignis zum Thema Neuroleptikum: Meine Mutter erlitt nach mehreren kleinen Schlaganfällen etwa im Juni wieder einen mit Schwäche im li Arm und Bein und stärkeren Aufmerksamkeitsdefiziten. Nach wirklich vorbildlicher Versorgung in der Stroke Unit im Klinikum Hanau wurde sie nach Besserung der Symptomatik schon nach 7 Tagen mit meiner Zustimmung in eine Seniorenreha in Hanau gebracht. Nach dem Transport dahin bekam Sie am gleichen Tag ein sogenanntes „Durchgangssyndrom „mit wohl starker Unruhe und Ohne mir als Angehörigem Bescheid zu sagen, „schoß“ man sie mit einer Dosis Haldol ab. Als ich abends sie besuchte lag sie regungslos, falsch gelagert in ihrem Bett und da sie auch noch aus der Klinik kommend wegen einem fragwürdigen „Test“ unter dem Verdacht stand, einen multiresistenten Keim zu tragen war sie unter Quarantäne in ihrem Zimmer. (Sehr fragwürdiges Vorgehen, was zur Folge hat, dass Pflegepersonal wegen des Verkleidens sich siche r zweimal überlegt, ob es das Zimmer betritt) Wir mussten uns mit einem Kittel und Mundschutz und Handschuhen ankleiden, wenn wir in ihr Zimmer gingen. Als ich mit Kittel aus dem Zimmer ging wurde ich fürchterlich angeschnautzt von einer Pflegekraft.
(Mein Bruder, der etwas weiter weg wohnt – Ortenberg- , ebenfalls langjähriger „Hausarzt“ in eigener Praxis spielte dieses menschenunwürdige Verkleidungsspiel von Anfang an nicht mit).
Ich war an diesem ersten Abend entsetzt und wollte wissen, warum meine Mutter so regungslos daliegt, nicht Ansprechbar, Die diensthabende Schwester meinte, Sie dürfe mir( trotz unserer Vorsorgevollmacht) keine Auskunft geben. Ich bemühte mich mit 30 Jahren Feldenkraiserfahrung und Supervisionen und Balintgruppen – nicht wie Rumpelstilzchen herumzutanzen, verlangte aber sofort den diensthabenden Arzt. Darauf bekam ich dann doch die Auskunft (anscheinend war die Angst, den Arzt zu stören doch groß), dass Mutter Haldol bekommen hatte , eines der alten stark wirksamen Neuroleptika, gegen deren viel zu häufigen Einsatz ich mein Berufsleben lang gekämpft hatte. Die einfache Alternative wäre gewesen, mich zu benachrichtigen. Ich hätte (wie schon einmal in einem Akutkrankenhaus geschehen) den Tag und die Nacht bei meiner Mutter verbracht, worauf wahrscheinlich- wie einige Jahre davor, das Durchgansyndrom vorbei gegangen wäre. Dies wird in solchen Einrichtungen offensichtlich nicht einmal erwogen!!! So erzwang ich an diesem abend, nachdem mein Trauer- und Wutweinen aufgehört hatte, das sofortige Absetzen von Haldol. Dies konnte ich wohl als Arzt und Angehöriger. Medizinische Laien stehen da wohl meist hilflos da. Meine Mutter brauchte mindestens drei Tage -eher fünf Tage-, um sich von dieser nicht mal allzuhohen Einmaldosis zu erholen. Erst dann waren weitere Rehamassnahmen, – ähnlich wie die Tage zuvor in der anderen Klinik – wieder möglich. Ohne meine Intervention wäre weiter Haldol gegeben worden. Ruhiggestellte Patienten sind weiterhin in vielen Einrichtungen an der Tagesordnung – ohne Absprache mit Angehörigen- das ist ja schon eigentlich kriminell. Die Anwesenheit von Angehörigen- und ich bin sicher, einige wären dazu bereit- erfordert einfach ein dazugestelltes Bett. So lassen sich auch Kurzzeitgaben von Neuroleptica, die teils gravierende Auswirkungen haben, sicher des öfteren vermeiden!!!!
Es kostet halt den Anruf bei den Angehörigen.
Viele Grüße
Dr. Wolfgang Busch -Feldenkraiskollege aus Hanau
Danke!.Danke das es noch mehr Angehörige gibt, die sich um ihre Angehörigen kümmern! Ja ,,man weiß nicht wie lange! Ich habe insgesamt 14 Jahre gepflegt! Erst beide Eltern, dann Mutter allein! Solange das es meine Gesundheit erlaubt hat ! Zwei Jahre dann im Heim ,in das ich dreimal täglich ging. Hatte noch ein Schulkind!,Das Ruhigstellen mit Medikamenten kann ich schon nachvollziehen, weil Mutter immer aufstand u hinfiel, ich sie immer aufheben mußte, mir die Bauchdecke dadurch kaputt ging! Aber in der Zeit wo ich selbst rund um die Uhr pflegte nahm ich das nie in Anspruch! Meine Gesundheit
hat sehr darunter gelitten , bis ich nicht mehr konnte. Dann die zwei Jahre im Pflegeheim…wo ich wieder schlafen konnte. Ich war arbeitslos gemeldet, u.bekomme dadurch die Mindestpension! Ich darf nicht jammern, ich kann sparen! Lebe bescheiden, gesundheitlich hat es lange gedauert mich wieder zu fangen! Körperlich u seelisch ! Mir sind die Tränen gelaufen als ich ihren Bericht las…..jetzt geht es mir dank ihrer Felden Krais Übungen wieder besser! Danke! Habe heute ein persönliches Schreiben geschickt!
Ja es wäre gut in den Pflegeeinrichtungen wenn mehr an der Würde der Menschen gedacht würde! Danke für ihre Mühe!
Mutter wurde geschlagen, u hat im Heim sehr gelitten! Es war oft eine Pflege……. u das obwohl ich zum Leidwesen des Heimes so oft da war! Herzliche Grüße Krista Anna Jereb…unter Krista Herz Je auf Face book